第二节 超敏反应
第二节 超敏反应
超敏反应(hypersensitivity)是指机体再次接触相同抗原刺激时所发生的一种以生理功能紊乱或组织细胞损伤为主的病理性免疫应答,亦称变态反应(allergy)。能导致超敏反应发生的抗原称为变应原(allergen)。
根据超敏反应发生机制的不同将其分为 I、II、III、IV 型四个类型,其中 I~III 型均由抗体介导,IV 型由致敏 T 细胞介导。
一、I 型超敏反应
I 型超敏反应的特点有:1. 发生快,消退也快,故又称速发型超敏反应;2. 具有明显个体差异和遗传倾向性;3. 主要由特异性抗体 IgE 介导;4. 以生理功能紊乱为主,一般不发生组织细胞损伤。
(一)参与反应的物质和细胞 1. 变应原 引起 I 型超敏反应的变应原种类繁多,主要有:1. 吸入性变应原:植物花粉、真菌孢子、粉尘、螨、羽毛等;2. 食人性变应原:蛋、奶、鱼、虾、蟹、贝等;3. 其他:药物、异种动物血清、塑料、化纤、昆虫及其毒液等。
2. 抗体 引起 I 型超敏反应的抗体主要为 IgE。IgE 具有明显的亲细胞特性,其产生后迅速与肥大细胞和嗜碱性粒细胞膜上的 IgE Fc 受体结合,使细胞处于致敏状态。产生 IgE 的浆细胞主要分布于鼻咽、扁桃体、气管、胃肠道等处,这些部位也是变应原侵人和超敏反应发生的常见部位。
3. 效应细胞 肥大细胞和嗜碱性粒细胞是参与 I 型超敏反应的主要细胞,其细胞表面均有高亲和力的 IgE Fc 受体,能与 IgE Fc 段牢固结合。肥大细胞和嗜碱性粒细胞内含大量颗粒,受抗原刺激时可合成和释放多种生物活性介质,包括组胺、肝素、白三烯、激肽酶原、前列腺素和血小板活化因子等。
嗜酸性粒细胞在 I 型超敏反应时数量明显增多,受细胞因子(如 IL-3、IL-5)激活释放嗜酸性粒细胞阳离子蛋白、碱性蛋白及水解酶等活性介质,杀伤寄生虫和病原微生物,也可引起组织细胞损伤。
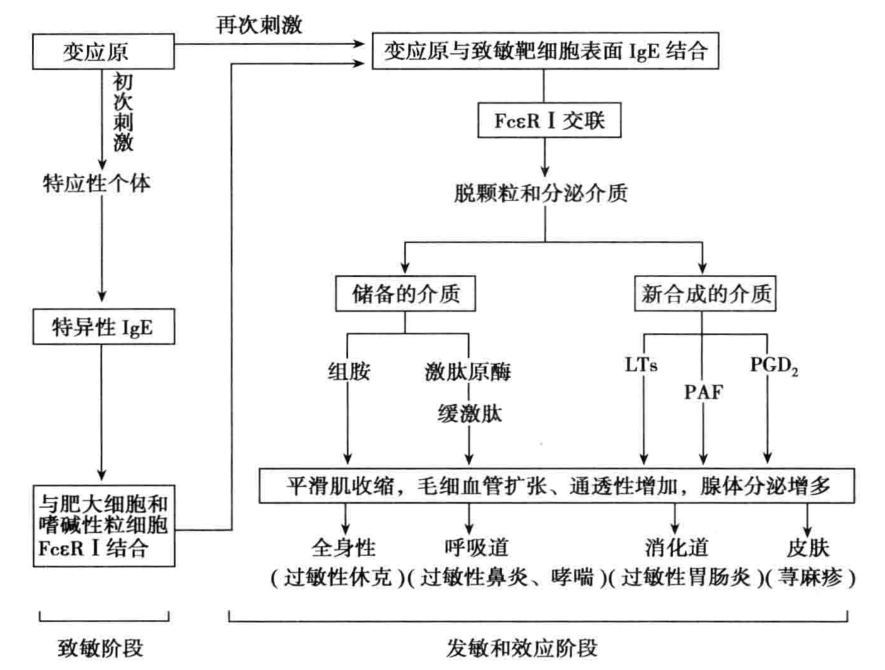
(二)发生机制 1. 致敏阶段 变应原经呼吸道、消化道或皮肤等途径进入机体,刺激 B 细胞产生 IgE 抗体。IgE 通过其 Fc 段与肥大细胞和嗜碱性粒细胞表面的 IgE Fc 受体结合,使机体对该变应原处于致敏状态。通常这种致敏状态可维持数月或更长时间,如长期不接触相同变应原,这种致敏状态可逐渐消失。
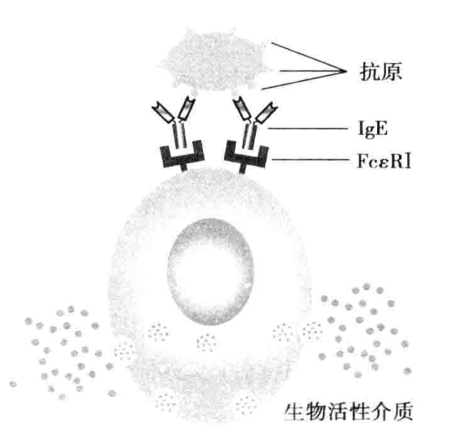
2. 发敏阶段 当相同变应原再次进人致敏机体时,即与肥大细胞或嗜碱性粒细胞表面结合的 IgE 的 Fab 段发生特异性结合,使致敏的靶细胞活化、脱颗粒释放组胺等一系列生物活性介质(图 7-2)。
图7-2 靶细胞活化释放生物活性介质示意图
3. 效应阶段 生物活性介质作用局部或全身的效应器官,引起毛细血管扩张、通透性增加,血浆外渗,平滑肌收缩,腺体分泌增加,机体出现一系列临床表现。如胃肠道平滑肌收缩可引起腹痛、腹泻;气管、支气管平滑肌收缩,使气管、支气管管腔变窄,加上呼吸道黏膜腺体分泌增加,引起哮喘、呼吸困难;毛细血管扩张,通透性增加,血浆外渗引起组织水肿,严重时导致血压下降,出现休克(图 7-3)。
(三)临床常见疾病 1. 过敏性休克 (1)药物过敏性休克:以青霉素引起过敏性休克最为常见,如某些人再次注射青霉素后,可在数秒至数分钟内出现胸闷、气急及呼吸困难,甚至由于喉头水肿、支气管平滑肌痉挛而导致呼吸道阻塞、脉搏细速、血压下降等循环衰竭症状。青霉素分子量小,通常无免疫原性,但其降解产物青霉噻唑醛酸或青霉烯酸为半抗原,与人体组织蛋白结合后获得免疫原性,可刺激机体产生特异性 IgE,使机体致敏。当再次接触青霉素时,即可触发 I 型超敏反应,重者可发生过敏性休克,甚至引起死亡。青霉素分子不稳定,在弱碱性溶液中易分解为青霉烯酸,因此临床使用青霉素时现用现配,放置时间不超过 2 小时。临床发现少数人初次注射青霉素也可发生过敏性休克,这可能与患者曾经使用过被青霉素污染的注射器或从空气中吸人青霉素降解产物使机体处于致敏状态有关。因此,临床上在使用青霉素等易引起过敏性休克的药物前必须进行皮肤过敏试验。此外,链霉素、普鲁卡因、先锋霉素等也可引起类青霉素样的药物过敏性休克。 (2)血清过敏性休克:临床上使用动物免疫血清如破伤风抗毒素和白喉抗毒素进行紧急预防和治疗时,也可引起过敏性休克。故临床使用动物免疫血清前,也应进行皮肤过敏试验。
2. 呼吸道过敏反应 可因吸人植物花粉、尘螨、真菌和动物皮屑等变应原或呼吸道病原微生物感染引起。临床以过敏性鼻炎和支气管哮喘常见。
3. 消化道过敏反应 有些人在食人鱼、虾、蟹等食物或服用某些药物后可出现荨麻疹和恶心、呕吐、腹痛、腹泻等胃肠道过敏反应。研究表明,可能与这些人胃肠道黏膜表面缺乏 SIgA 和蛋白水解酶有关。
4. 皮肤过敏性反应 可由药物、食物、油漆、羽毛和肠道寄生虫等引起,主要表现为皮肤荨麻疹、湿疹和血管性水肿等。
(四)防治原则 I 型超敏反应的防治应从变应原和机体的免疫状态两方面考虑。一方面尽可能找出变应原,使患者避免与其再接触;另一方面,当超敏反应发生后,可针对其发生机制切断或干扰其某个环节,阻止疾病的发展,达到治疗目的。
1. 避免接触变应原 通常采用询问过敏史及家族过敏史,查明变应原,避免与其接触。
2. 皮肤过敏试验 在使用青霉素、链霉素、普鲁卡因等易引起超敏反应的药物和使用白喉等抗毒素血清时,均应做皮肤过敏试验。 (1)青霉素皮试:是将 0.1ml 含 10~50 单位的青霉素稀释液注人受试者前臂屈侧皮内,15~20 分钟后观察结果,如局部出现红晕、水肿,直径 1cm 或全身有不适反应者均为阳性; (2)异种动物血清皮试:是将 1:100~1:1000 稀释的抗毒素血清 0.1ml 注射受试者皮内,15~20 分钟后观察结果。
3. 脱敏疗法和减敏疗法 (1)脱敏疗法:在使用抗毒素治疗某些外毒素引起的疾病时,若皮肤试验呈阳性反应,可采用小剂量、短间隔(20~30 分钟)、连续多次注射的方法,称为脱敏疗法。 (2)减敏疗法:对某些已查明但日常生活中又难以避免的变应原(如植物花粉或尘螨等),可采用小剂量、间隔时间较长(1 周左右)、多次皮下注射相应变应原的方法,称为减敏疗法。
4. 治疗 临床上常用:1. 抑制生物活性介质合成和释放的药物:阿司匹林可抑制前列腺素合成,肾上腺素、异丙肾上腺素、氨茶碱等可激活腺苷酸环化酶,提高肥大细胞内 cAMP 的含量,抑制细胞脱颗粒和释放生物活性物质;2. 生物活性介质拮抗药物:如苯海拉明、异丙嗪、氯苯那敏等药物可通过与组胺竞争效应器官上的组胺受体而发挥拮抗组胺的作用;3. 降低效应器官反应性的药物:如肾上腺素可降低血管通透性、解痉、升高血压,可用于抢救过敏性休克;葡萄糖酸钙、维生素 C 除具有解痉、降低毛细血管通透性外,也可减轻皮肤和黏膜的炎症反应;4. 免疫抑制剂:如肾上腺皮质激素类药物,如强的松、氢化可的松、地塞米松等降低机体对变应原的免疫应答。
二、II 型超敏反应
II 型超敏反应又称细胞毒型或细胞溶解型超敏反应。其特点有:1. 靶细胞主要是血细胞和某些自身组织细胞;2. 抗体主要为 IgG 或 IgM;3. 补体、巨噬细胞和 NK 细胞参与反应,使靶细胞破坏。
(一)发生机制 1. 靶细胞表面抗原 正常组织细胞(如输人的异型红细胞)、改变的自身细胞或吸附有外来抗原、半抗原或免疫复合物的自身组织细胞,均可成为 II 型超敏反应中被攻击杀伤的靶细胞。
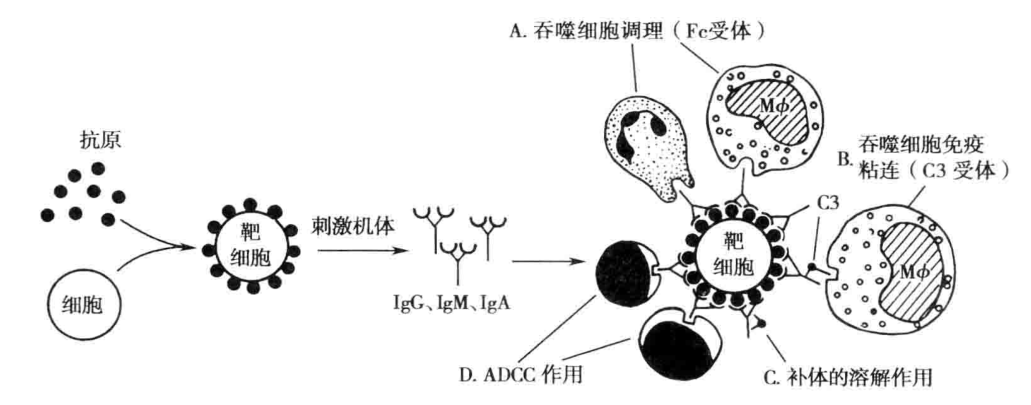
2. 抗体、补体和效应细胞的作用 参与 II 型超敏反应的抗体主要是 IgG、IgM,靶细胞的溶解或破坏可通过以下三种方式(图 7-4):1. 激活补体:形成膜攻击复合物引起靶细胞溶解;2. 免疫调理:IgG 的 Fc 段或补体 C3b 都可与吞噬细胞结合,发挥调理吞噬作用,促进对靶细胞的杀伤;3. ADCC 作用:IgG 的 Fab 段与靶细胞抗原结合,其 Fc 段与 NK 细胞上 Fc 受体的结合,发挥 ADCC 作用,杀伤靶细胞。
(二)临床常见疾病 1. 输血反应 常发生于 ABO 血型不符的输血。如将 A 型人血输人到 B 型人体内,由于 A 型血人的红细胞上有 A 抗原,B 型受血者血浆中有天然抗 A 抗体(IgM),两者结合后,在补体参与下引起溶血反应。患者很快出现寒战、意识障碍、血红蛋白尿,甚至死亡。因此,医护人员在临床工作中,应力求避免输血反应的发生。
2. 新生儿溶血症 是因母子间血型抗原不同引起。可见于母子 Rh 血型不符和 ABO 血型不符。临床以 Rh 血型不符引起的新生儿溶血症较严重,患儿可出现明显的黄疸,甚至神经核黄疸。 (1)母胎 Rh 血型不符:血型为 Rh- 的母亲由于输血、妊娠后流产或分娩时胎儿 Rh+ 红细胞进人体内而产生抗 Rh 抗体(为 IgG)。当母亲妊娠或再次妊娠时,若胎儿血型为 Rh+,则母体内 IgG 类抗 Rh 抗体便可通过胎盘进入胎儿体内,与胎儿 Rh+ 红细胞结合,并通过激活补体和调理吞噬等作用方式,使胎儿红细胞溶解破坏,引起流产或新生儿溶血症。 (2)母胎 ABO 血型不符:发生于母亲为 O 型,胎儿为 A 型、B 型或 AB 型。多见于第二胎及以后的胎次。这种新生儿溶血症发生率相对较高,但症状一般比母子间 Rh 血型不符者轻,其原因可能是:进人胎儿体内的 IgG 类血型抗体先与胎儿血清和其他某些组织中的 A、B 血型抗原物质结合,竞争性抑制 IgG 类抗 A/抗 B 抗体对胎儿红细胞的溶解破坏作用。
3. 药物过敏性血细胞减少症 药物为半抗原,结合于血液有形成分的表面,形成细胞-药物复合物并导致细胞毒抗体的产生。例如青霉素吸附在红细胞上引起溶血性贫血,氨基比林吸附在粒细胞上引起粒细胞减少症,奎宁吸附在血小板上引起血小板减少性紫癜。
4. 自身免疫性溶血性贫血 服用甲基多巴类药物或某些病毒(如流感病毒、EB 病毒等)感染后,可使红细胞膜表面成分改变,形成自身抗原,刺激机体产生抗红细胞的自身抗体,与红细胞结合后导致自身免疫性溶血性贫血。
5. 肺出血-肾炎综合征 临床上以肺出血和进行性肾衰竭为特征,临床表现为咯血、血尿、蛋白尿。其原因可能是病毒或细菌感染能使肺泡基底膜抗原发生改变,刺激机体产生抗肺泡基底膜自身抗体,而肺泡基底膜和肾小球基底膜具共同抗原成分,自身抗体通过 ADCC 效应等交叉反应造成肺-肾综合征。
6. 甲状腺功能亢进 又称 Graves 病,是一种特殊的 II 型超敏反应,为抗体刺激型超敏反应,患者体内产生抗甲状腺细胞表面甲状腺刺激素受体的自身抗体。此抗体与甲状腺刺激素受体结合,刺激甲状腺细胞合成分泌甲状腺素,从而引起甲状腺功能亢进。
三、Ⅲ型超敏反应
Ⅲ型超敏反应又称免疫复合物型或血管炎型超敏反应。其特点是:1. 可溶性抗原与抗体形成中等大小的免疫复合物,是引起Ⅲ型超敏反应的关键;2. 抗体以 IgG、IgM 为主;3. 补体参与反应。
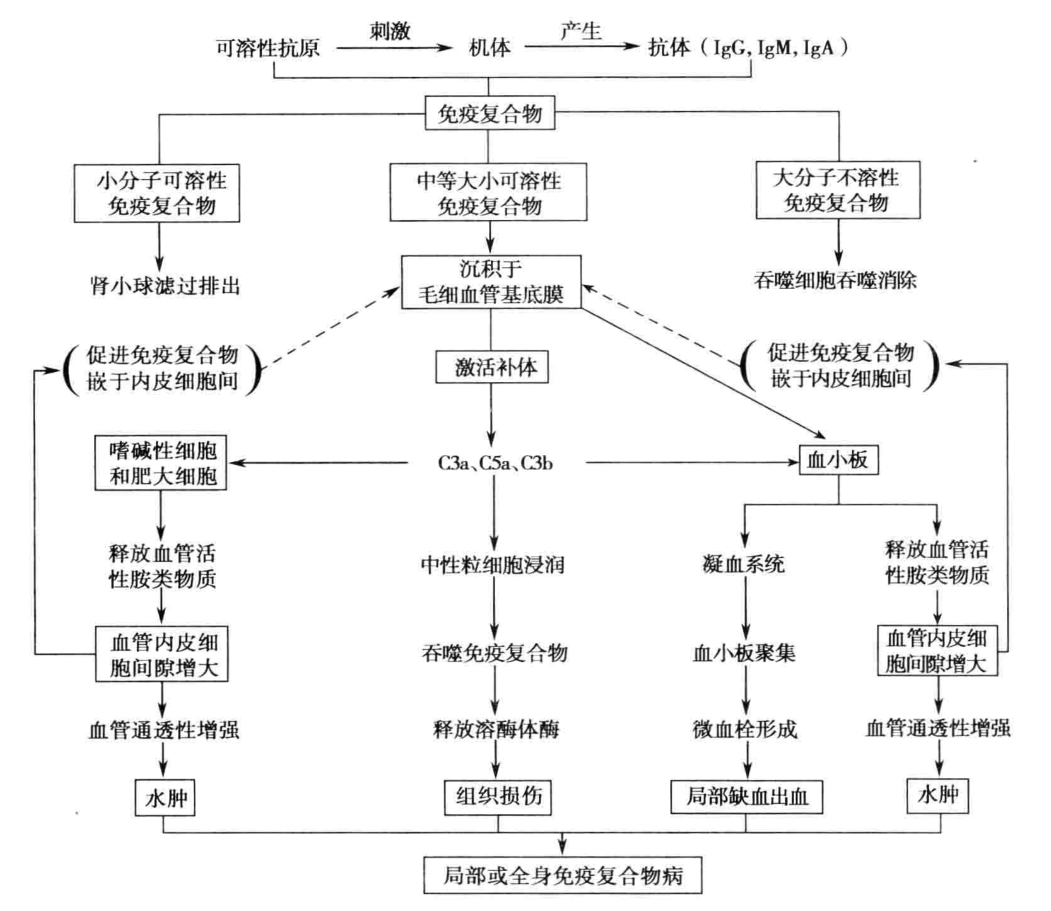
(一)发生机制 1. 中等大小免疫复合物的形成 可溶性抗原与相应抗体(IgG 或 IgM)特异性结合时,两者的比例不同,所形成的免疫复合物大小也不相同。比例合适时形成大分子不溶性复合物,易被吞噬细胞吞噬清除;当抗原量远远超过抗体量时,形成小分子可溶性复合物,可通过肾小球滤过随尿排出;只有在抗原量稍多于抗体量时,形成中等大小可溶性免疫复合物并长期存在血循环中才能沉积在毛细血管基底膜引起Ⅲ型超敏反应。
2. 中等大小免疫复合物的沉积 由于免疫复合物激活补体释放活性物质,引起血管的内皮细胞收缩,间隙增大,从而使中等大小的免疫复合物嵌人内皮细胞间隙,沉积在血管基底膜。沉积的部位多为管腔小、血压高的毛细血管迂回处,如肾小球、心肌、关节滑膜、皮肤等处微血管壁基底膜。
3. 免疫复合物的致病作用 在Ⅲ型超敏反应发生过程中,中等大小 IC 沉积在毛细血管基底膜,激活补体系统,吸引中性粒细胞并使其释放溶酶体酶,是引起血管炎症的主要原因(图 7-5)。
(1)补体和中性粒细胞的作用:免疫复合物通过传统途径激活补体,产生过敏毒素 C3a、C5a 等,使肥大细胞和嗜碱性粒细胞释放组胺等炎性介质引起组织出血、水肿;C3a、C5a 具有超化作用,可吸引中性粒细胞大量聚集,中性粒细胞在吞噬免疫复合物的同时,释放出溶酶体酶,造成血管及周围组织损伤;膜攻击复合物在局部组织细胞表面形成后可通过细胞溶解作用使损伤进一步加重。 (2)血小板的作用:免疫复合物和 C3b 可使血小板聚集和活化,易形成血栓和引起出血,导致局部组织缺血、淤血和出血,加剧炎症和组织损伤。
(二)临床常见疾病 Ⅲ型超敏反应所致疾病有局部和全身两类,前者发生在抗原进人部位;后者因免疫复合物在血流中播散而产生多部位沉积的全身免疫复合物病。
1. 局部免疫复合物病 (1)Arthus 反应:系 1903 年 Arthus 和 Breton 两人在给家兔反复皮下注射正常马血清 5~6 次后,发现家兔皮肤出现质硬、肿胀甚至坏死。此现象称为 Arthus 反应。 (2)人类局部过敏反应:反复注射动物来源的胰岛素或狂犬病疫苗等制剂,可刺激机体产生相应抗体。再次注射后,注射部位亦可出现红肿、出血,甚至坏死等类似 Arthus 反应的急性炎症。长期吸人含霉菌孢子的粉尘或动物毛屑等变应原的空气,可引起变态反应性肺泡炎或间质性肺泡炎。
2. 全身免疫复合物病 (1)血清病:白喉或破伤风患者,初次一次性注射大剂量抗毒素血清(马血清),约经 7~14 天,注射局部出现红肿,临床表现为发热、皮疹、关节痛、淋巴结肿大、一过性蛋白尿等临床表现,此称血清病。此外,大剂量使用青霉素也可引起类似反应。 (2)链球菌感染后肾小球肾炎:占急性肾小球肾炎的 80%。常发生于 A 群溶血性链球菌感染后 2~3 周,此时体内产生抗链球菌抗体与链球菌抗原形成免疫复合物,沉积在肾小球基底膜引起组织损伤。其他病原微生物如葡萄球菌、肺炎链球菌、乙肝病毒和疟原虫感染后也可发生类似疾病。 (3)类风湿性关节炎:与病毒或支原体的持续性感染有关,当此类病原体感染机体,可使患者体内 IgG 分子发生变性,从而刺激机体产生抗变性 IgG 的自身抗体(以 IgM 为主),临床上称为类风湿因子(RF)。当自身变性 IgG 与类风湿因子结合形成免疫复合物,反复沉积于小关节滑膜即可引起类风湿性关节炎。 (4)系统性红斑狼疮(SLE):患者体内常出现抗核抗体,与循环中的核抗原形成可溶性循环免疫复合物,反复沉积在肾小球、关节、皮肤或其他部位的血管壁内,引起肾小球肾炎、关节炎、皮肤红斑和多部位的脉管炎等。
四、IV 型超敏反应
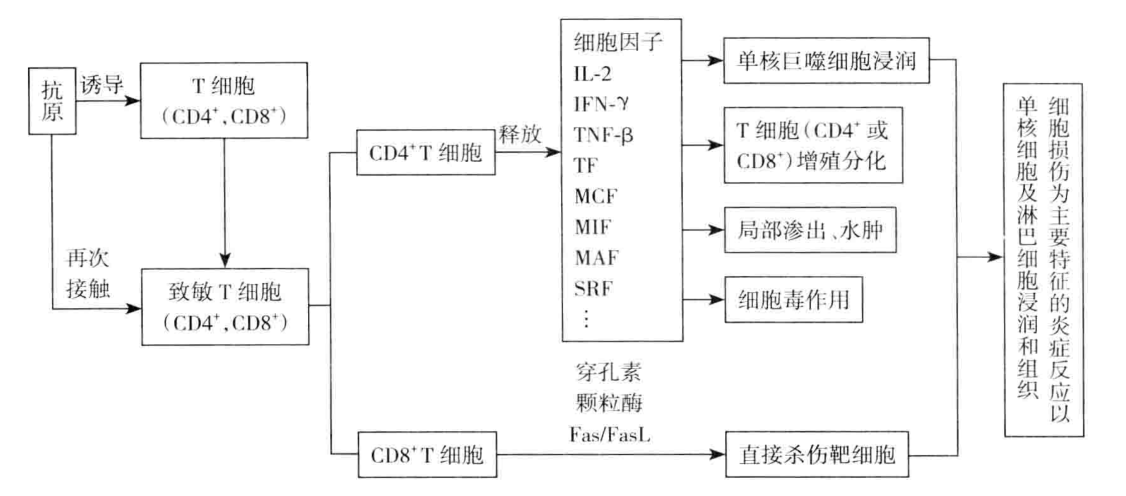
IV 型超敏反应又称迟发型超敏反应或细胞介导型超敏反应,是由效应 T 细胞与相应抗原作用后引起的以单个核细胞浸润和组织细胞损伤为主要特征的炎症反应。其特点是:1. 反应迟缓,再次接触变应原后 24~72 小时发生;2. 由 T 细胞介导;3. 病变特征是单个核细胞浸润和组织损伤为主的炎症反应。
(一)发生机制 IV 型超敏反应是细胞免疫过度造成的病理损伤,其发生机制与细胞免疫相同,参与反应的效应 T 细胞有效应 Th1 细胞和效应 Tc 细胞。 1. 效应 Th1 细胞介导的炎症反应和组织损伤 效应 Th1 细胞再次接触相同反应原后,可释放 IFN-γ、TNF-β、IL-2 等细胞因子,使巨噬细胞在抗原存在部位聚集并活化产生以单个核细胞浸润为主的炎症反应。 2. 效应 Tc 细胞介导的细胞毒作用 效应 Tc 细胞可直接与靶细胞表面的相应抗原作用,释放穿孔素和丝氨酸蛋白酶,导致靶细胞溶解破坏;也可诱导靶细胞表达凋亡分子(Fas),与效应 Tc 细胞表面表达的凋亡分子配体(FasL)结合,促进靶细胞调亡(图 7-6)。
(二)临床常见疾病 1. 传染性超敏反应 胞内寄生菌(结核分枝杆菌、伤寒沙门菌等)、病毒、真菌及寄生虫等在感染过程中引起的 IV 型超敏反应称传染性超敏反应。如肺结核继发感染时,病灶局限,很少播散,但局部组织损伤较重,可发生坏死、液化和空洞等,一般认为前者归于细胞免疫效应,而后者是由 IV 型超敏反应所致。
2. 接触性皮炎 通常是皮肤接触小分子半抗原物质,如油漆、染料、塑料、农药、化妆品或某些药物(胺或青霉素)等引起。一般在接触变应原 24 小时后局部皮肤可出现红斑、皮疹、水疱,48~96 小时达高峰,严重者可表现为剥脱性皮炎。
3. 移植排斥反应 进行同种异体组织或器官移植时,因供者与受者之间组织相容性抗原(HLA)不同,可刺激受者机体产生 IV 型超敏反应,2~3 周后移植物被排斥、坏死、脱落。
表7-1 各型超敏反应的特点比较
| 型别 | 参加成分 | 发病机制 | 临床常见疾病 |
|---|---|---|---|
| Ⅰ型超敏反应 (速发型超敏反应) |
IgE、肥大细胞 嗜碱性粒细胞 |
过敏原与肥大细胞和嗜碱性粒细胞表面的 IgE 结合,细胞脱颗粒,释放生物活性介质,作用于效应器官。 | 1. 过敏性休克 2. 支气管哮喘 3. 过敏性鼻炎 4. 过敏性胃肠炎 5. 荨麻疹 |
| Ⅱ型超敏反应 (细胞毒型) |
IgG、IgM、补体 巨噬细胞、NK 细胞 |
抗体作用于细胞表面的抗原或吸附的半抗原,在补体、巨噬细胞、NK 细胞等协同下溶解靶细胞。 | 1. 输血反应 2. 新生儿溶血症 3. 药物过敏性血细胞减少症 4. 肺肾综合征 |
| Ⅲ型超敏反应 (免疫复合物型) |
IgG、IgM、补体 中性粒细胞 |
中等大小的免疫复合物沉积在血管壁基底膜,激活补体,吸引中性粒细胞,释放溶酶体酶,引起炎症。 | 1. 血清病 2. 肾小球肾炎 3. 系统性红斑狼疮 4. 类风湿性关节炎 |
| Ⅳ型超敏反应 (迟发型超敏反应) |
T 细胞 | 致敏的 T 细胞再次与相同抗原相遇,TC 直接杀伤靶细胞,Th1 释放细胞因子,激活巨噬细胞,释放溶酶体酶,损伤组织、细胞。 | 1. 传染性超敏反应 2. 接触性皮炎 3. 移植排斥反应 |